Punti chiave dell’articolo
- La cistite batterica ricorrente è un’infezione comune nelle donne, associata a rapporti sessuali e spesso trattata in modo inadeguato.
- Si definisce ricorrente quando ci sono tre o più episodi in un anno (oppure 2 o più episodi in 6 mesi). I sintomi includono urgenza a urinare e dolore vescicale.
- I batteri, principalmente Escherichia coli, colonizzano la vescica causando infezioni; il biofilm favorisce le recidive.
- I fattori di rischio includono l’alta frequenza di rapporti sessuali, l’atrofia vaginale e la predisposizione genetica.
- La terapia è combina antibiotici e rimedi naturali come D-Mannosio e mirtillo rosso per prevenire le recidive.
- E’ spesso necessario fare una profilassi antibiotica postcoitale
La cistite batterica ricorrente è un’infezione recidivante della vescica, tipica del sesso femminile, spesso sottovalutata e trattata in modo inadeguato. Viene infatti frequentemente considerata come una semplice ripetizione ravvicinata di singoli episodi di cistite acuta, e come tale viene curata, senza indagare i meccanismi alla base della sua ricorrenza.
- Punti chiave dell'articolo
- La cistite batterica ricorrente
- Cistite Batterica Ricorrente: che sintomi posso avere?
- Le cause della Cistite Batterica Ricorrente
- I meccanismi di difesa della Vescica:
- Quali sono i fattori di rischio per la Cistite Ricorrente?
- Le conseguenze emotive e psicologiche
- Che cure per la Cistite Ricorrente?
- La Terapia Antibiotica
- La terapia con Rimedi Naturali
- La Terapia del Dolore
- E poi…
- Ti potrebbe interessare anche questo articolo:
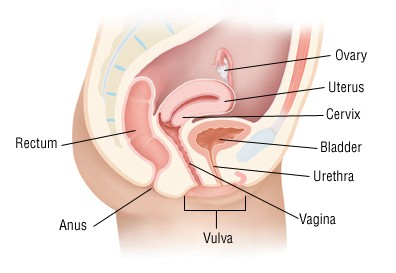
La cistite batterica ricorrente
La cistite acuta è una delle infezioni più comuni nella donna: si stima che il 50–60% delle donne adulte abbia almeno un episodio nel corso della vita. Spesso, il primo episodio coincide con l’inizio dei rapporti sessuali.
La cistite ricorrente viene invece definita come la comparsa di 3 o più episodi nell’arco di un anno (oppure 2 episodi nell’arco di 6 mesi). L’incidenza precisa non è certa, ma alcuni studi riportano una percentuale di recidiva compresa tra il 27% e il 40% di tutte le cistiti acute. Nella maggior parte dei casi, le recidive si verificano entro i primi tre mesi dall’infezione primaria.
In genere non si tratta di cistiti “complicate”, ovvero si manifestano in donne sane che non presentano alterazioni anatomiche o funzionali delle vie urinarie.
Circa il 60% delle cistiti ricorrenti è rappresentato da cistiti post-coitali, cioè infezioni urinarie che compaiono generalmente entro 24–48 ore dopo un rapporto sessuale: un dato che difficilmente può essere considerato casuale.
La cistite ricorrente è definita:
- “persistenza” quando, nonostante una terapia adeguata, lo stesso batterio continua a essere presente in un intervallo inferiore alle due settimane.
- “ricorrenza” quando è provocata dallo stesso batterio, ma dopo un’urinocoltura negativa o un intervallo libero di almeno due settimane;
- “reinfezione” quando è causata da un batterio diverso rispetto all’episodio precedente;
Vedi anche Cistite Batterica e Cistite Abatterica: come riconoscerle davvero
Cistite Batterica Ricorrente: che sintomi posso avere?

I sintomi sono pressoché sovrapponibili a quelli della cistite acuta, ma tendono a essere meno intensi e più persistenti nel tempo. Si osservano frequentemente:
- Bisogno frequente e urgente di urinare
- Sensazione di peso in vescica
- Bruciore e/o dolore vescicale più o meno costante, che aumenta alla minzione
- Bruciore e/o dolore uretrale
- Minzioni notturne ripetute
- Pollachiuria (cioè necessità di urinare più frequentemente del normale)
- Rapporti sessuali dolorosi
- A volte sangue nelle urine
- A volte cattivo odore nelle urine
- A volte febbre e dolore addominale
Vedi anche: Perchè in alcune donne la cistite ritorna, ritorna…e diventa cronica?
Le cause della Cistite Batterica Ricorrente
I batteri uropatogeni responsabili della cistite fanno parte della flora fecale, quindi hanno origine intestinale. La flora batterica dell’area periuretrale, vulvare e perineale può essere sostituita da batteri uropatogeni a causa di una contaminazione da parte della flora batterica intestinale, frequentemente legata ai rapporti sessuali o ad alterazioni dell’alvo.
Gli uropatogeni colonizzano inizialmente la vagina e l’uretra distale, per poi risalire fino alla vescica, dove determinano l’infezione. Questo meccanismo è comune sia nelle cistiti sporadiche sia in quelle ricorrenti.
Il batterio più frequentemente coinvolto è l’Escherichia coli, responsabile di oltre l’80% degli episodi. Altri patogeni includono Enterococco, Staphylococcus saprophyticus, Klebsiella pneumoniae e Proteus mirabilis.
Quando l’infezione iniziale è causata da E. coli, il rischio di recidiva nei sei mesi successivi è particolarmente elevato.

Questo microrganismo possiede importanti fattori di virulenza che facilitano l’adesione e la penetrazione nell’epitelio vescicale e uretrale:
- Le fimbrie, che promuovono l’adesione alle mucose e alla matrice tissutale dell’ospite
- La capsula, che ricopre e difende il batterio dalle difese immunitarie dell’ospite
- Il flagello, responsabile della motilità del batterio, che facilita il contatto con le cellule epiteliali superficiali del tratto urinario
- La produzione di molecole in grado di far aderire selettivamente il batterio ai recettori delle cellule epiteliali
- La produzione di tossine, citochine ed altro.
Studi recenti hanno evidenziato che l’E. coli è in grado di formare veri e propri serbatoi di batteri “dormienti” negli strati superficiali e profondi della parete vescicale. Questi batteri sono inglobati in una matrice polisaccaridica che li protegge sia dal sistema immunitario dell’ospite che dalla terapia antibiotica. Questa struttura è detta Biofilm batterico.
I biofilm batterici possono riattivarsi in seguito a eventi scatenanti, causando infezioni ricorrenti. Durante tali riattivazioni, i batteri vengono liberati nella vescica, dove tornano a replicarsi rapidamente, determinando un nuovo episodio di cistite.
La cistite ricorrente è quindi, nella maggior parte dei casi, il risultato di una reinfezione che ha origine all’interno dell’organismo stesso.
Tuttavia, la ricomparsa dell’infezione non dipende esclusivamente dalla presenza di batteri nelle urine, ma anche dall’efficienza dei meccanismi di difesa dell’ospite.
I meccanismi di difesa della Vescica:
quello che funziona bene…
Il sistema urinario possiede diversi meccanismi di difesa fondamentali per mantenere la sterilità delle urine e contrastare la colonizzazione batterica.
- Il flusso urinario è il primo meccanismo di difesa: eliminando i microrganismi non aderenti alla mucosa, riduce il rischio di infezione. Condizioni come il rallentamento del flusso, il residuo post-minzionale (ad esempio nel prolasso vescicale) e l’incontinenza favoriscono invece la colonizzazione batterica.
- Il pH urinario acido e la presenza di sali e urea contribuiscono a ridurre la sopravvivenza dei batteri. Quando il pH si alcalinizza, questo effetto protettivo diminuisce.
- La glicoproteina di Tamm-Horsfall, presente nelle urine, è in grado di legare gli antigeni dell’E. coli, intrappolando i batteri e favorendone l’eliminazione.
- Un ruolo importante è svolto anche dall’immunità locale: la secrezione di anticorpi (IgA) nei fluidi corporei ha una funzione protettiva. È stato osservato che circa il 20% delle donne non produce adeguatamente questi anticorpi (“non secretrici”), risultando quindi più suscettibile alle infezioni ricorrenti.

- L’urotelio, rivestito da uno strato di glucosamminoglicani (GAG), costituisce una barriera fisica e funzionale contro batteri e agenti irritanti. Una riduzione di questo strato comporta un indebolimento della protezione e favorisce la penetrazione dei batteri nei tessuti profondi, con conseguente infiammazione cronica.
- Anche il sigillo uretrale (le strutture che compongono l’uretra: strato mucoso, sottomucoso e muscolare) svolge un ruolo fondamentale impedendo la risalita dei batteri all’interno della vescica. Il rapporto sessuale, traumatizzando l’uretra e indebolendo questo meccanismo di chiusura, può creare una condizione favorente la colonizzazione batterica. Il calo ormonale dato dalla menopausa provoca la parziale atrofia di questi tessuti estrogeno-dipendenti, indebolendo il sigillo.
- Gli estrogeni favoriscono la presenza di lattobacilli, che mantengono un pH vaginale acido e ostacolano la crescita dei patogeni. In menopausa, la riduzione estrogenica aumenta la suscettibilità alle infezioni.

- Infine, il microbiota intestinale ha un ruolo chiave: il suo squilibrio e la stipsi favoriscono la proliferazione di batteri uropatogeni.
Vedi anche: Intestino, infiammazione e cistite: il dialogo nascosto che spiega molte recidive
…E quello che non funziona!
- Il rapporto sessuale. Circa il 60% di infezioni urinarie ricorrenti compaiono 1 o 2 giorni dopo il rapporto sessuale (cistite post-coitale). Il rischio di cistite aumenta di 3-4 volte il secondo giorno dopo il rapporto, sia nell’età fertile che in menopausa.
- la frequenza dei rapporti sessuali è collegata al rischio di cistiti ricorrenti post-coitali. Il calo del desiderio sessuale, la mancanza di lubrificazione, la traumatizzazione dell’area periuretrale da parte del rapporto, attivano un processo di infiammazione locale che indebolisce le difese tissutali.
- Il freddo! E noto che un improvviso cambiamento della temperatura ambientale (aria condizionata, bagni freddi ecc.) può precipitare la ricomparsa di una infezione urinaria.

Quali sono i fattori di rischio per la Cistite Ricorrente?
Esistono dei fattori di rischio associati alle cistiti croniche:
- Precedenti cistiti acute
- Alta frequenza di rapporti sessuali, alto numero di partners sessuali, uso di spermicidi,
- Precoce età della prima infezione urinaria (inferiore a 15 anni)
- Storia di cistite cronica nella madre
- Storia di cistite nell’infanzia
- Atrofia vaginale da carenza estrogenica
- Incontinenza urinaria, prolasso vescicale e residuo urinario postminzionale.
- Dismicrobismo intestinale
- Alterazione delle difese immunitarie
- Predisposizione genetica
- Malattie metaboliche (diabete)
Le conseguenze emotive e psicologiche

Ma il danno non è limitato alla vescica. La cronicizzazione del dolore porta a una riduzione della soglia del dolore a livello del sistema nervoso centrale.
Nel tempo, possono comparire ansia e depressione. La donna vive la malattia come una condizione limitante, che compromette la qualità della vita e la serenità dei rapporti sessuali.
La donna percepisce questa malattia come una fragilità, un disagio che le impedisce di vivere pienamente la propria vita e di programmare qualsiasi attività, nell’attesa angosciosa della ricomparsa dei sintomi.
È frequente una modulazione dei sintomi legata all’attenzione della paziente: i sintomi tendono a ridursi durante la notte e a intensificarsi nei momenti di maggiore vigilanza.
Che cure per la Cistite Ricorrente?
Alla luce di quanto esposto, è fondamentale intervenire precocemente sui fattori predisponenti la cistite recidivante.
La terapia è complessa e spesso prolungata, e si basa su più interventi combinati: antibiotici, prevenzione delle recidive, trattamento dei biofilm e riequilibrio del microbiota intestinale e vaginale.
Gli antibiotici sono efficaci soprattutto nella fase acuta, quando i batteri sono liberi nelle urine, ma risultano meno efficaci nei confronti dei batteri protetti nei biofilm.
Da qui la necessità di utilizzare alcuni integratori che, pur non avendo attività antibiotica, hanno dimostrato una spiccata capacità di legarsi alle fimbrie dei batteri, intrappolandoli in una rete e formando aggregati batterio/integratore che vengono eliminati con le urine a ogni minzione. Inoltre, si sono dimostrate efficaci anche sostanze che, grazie alla loro azione mucolitica e proteolitica, sono in grado di sciogliere i biofilm batterici.
Nei casi più resistenti è necessario utilizzare terapie antibiotiche profilattiche a lungo termine e a basso dosaggio. Queste cure servono a mantenere una bassa ma costante concentrazione di antibiotico nelle urine, per contrastare la replicazione e la diffusione dei batteri che si liberano dai biofilm, soprattutto durante e dopo i rapporti sessuali.
Per questo motivo, è utile associare sostanze che ostacolano l’adesione batterica o che contribuiscono alla disgregazione del biofilm.
Quando si sviluppa una infiammazione cronica dei tessuti vescicali e una componente di dolore cronico neuropatico, è necessario intervenire anche su questo aspetto con terapie specifiche.
Vedi anche Cistite e Biofilm batterici
La Terapia Antibiotica

La terapia antibiotica rappresenta uno dei pilastri nel trattamento della cistite ricorrente.
Terapia antibiotica preventiva low-dose di lunga durata
Questa strategia interessa non solo le vie urinarie, ma anche il tratto intestinale e genitale. Gli effetti collaterali possono includere candidosi vaginale e orale, rash cutanei, nausea e sviluppo di antibiotico-resistenza; tuttavia, generalmente non si osservano effetti collaterali gravi con nessun antibiotico.
Terapia antibiotica post-coitale preventiva
La profilassi antibiotica post-coitale si è dimostrata particolarmente efficace nei casi in cui l’attività sessuale rappresenti il principale fattore scatenante dell’infezione, condizione che si verifica molto frequentemente.
La terapia consiste nell’assunzione di una singola dose di uno specifico antibiotico a basso dosaggio immediatamente dopo il rapporto sessuale. Questo approccio consente una significativa riduzione delle recidive della cistite.
Vedi anche La Terapia post-coitale nelle cistiti ricorrenti
Vedi anche Nitrofurantoina Mon Amour!
La terapia con Rimedi Naturali
- D-Mannosio

Il D-Mannosio è uno zucchero semplice estratto dalla corteccia del larice. Una volta assorbito, non viene utilizzato come nutrimento dall’organismo ma viene escreto dai reni nelle urine. I batteri dotati di fimbrie, come l’Escherichia coli, si legano alle molecole di mannosio presenti nelle urine attraverso specifici recettori, formando complessi mannosio-batterio che vengono eliminati con la minzione.
- Mirtillo rosso

Studi recenti hanno dimostrato che alte concentrazioni di estratto di mirtillo rosso riducono la produzione di ureasi, enzima che facilita la diffusione dell’infezione. Le proantocianidine (PAC) del mirtillo rosso, in particolare le PAC di tipo A, hanno un effetto anti-adesivo sui batteri uropatogeni, soprattutto Escherichia coli.
In termini pratici: riducono la colonizzazione della vescica, interferiscono con le fimbrie batteriche (P-fimbrie), impediscono ai batteri di aderire all’urotelio. La capacità di movimento rappresenta infatti un elemento chiave nella diffusione dell’infezione, poiché consente ai batteri di “nuotare” e sfuggire ai meccanismi di difesa dell’organismo.
N-Acetil-Cisteina
La N-Acetil-Cisteina è un integratore con proprietà antiossidanti, citoprotettive e mucolitiche. La sua azione è particolarmente rilevante nella cistite ricorrente perché contribuisce a disgregare la matrice proteica dei biofilm batterici, rendendo i microrganismi più vulnerabili.
- Protezione e riparazione della mucosa vescicale con acido ialuronico e condroitinsolfato
Queste sostanze vengono utilizzate per la ricostituzione dello strato di GAG della parete vescicale. Possono essere somministrate per via endovescicale o orale e favoriscono il ripristino della barriera mucosa dell’urotelio, migliorandone la funzione protettiva e accelerando i processi di riparazione.

La Terapia del Dolore
Quando l’infezione ricorrente ha determinato uno stato di infiammazione cronica dei tessuti, si associano sintomi quali spasmo dei muscoli perineali e iperalgesia vescicale, uretrale o vulvare. A questo punto è necessario intervenire anche sulla componente neuropatica del dolore.
Amitriptilina
I canali del sodio sono fondamentali nella conduzione dell’impulso nervoso. Quando una fibra nervosa è infiammata, il numero di questi canali aumenta in modo significativo. L’amitriptilina agisce bloccando i canali del sodio in eccesso, esercitando un effetto antinfiammatorio sulla fibra nervosa e riducendo la trasmissione dell’impulso doloroso.
- Palmitoiletanolamide
La Palmitoiletanolamide (PEA) riduce l’iperattività dei mastociti e modula il dolore neuropatico, contribuendo al controllo dell’infiammazione e della sintomatologia dolorosa.
Vedi anche: La cistite ricorrente può aprire la porta alla vulvodinia
E poi…
È fondamentale intervenire anche sullo stile di vita e sui fattori predisponenti:
- utilizzare una dieta priva di sostanze pro-infiammatorie e priva di nickel
- lubrificare la vagina durante i rapporti
- ricolonizzare la vagina con bacilli “buoni” (bacillo di Doderlain)
- ricolonizzare e riequilibrare la flora intestinale con lattobacilli
- ove presente, correggere l’ipertono del pavimento pelvico.
- proteggere della zona pelvica dal freddo
Vedi anche perchè la cistite torna e ritorna..
Bibliografia
EAU Guideline on Urological Infection